Hepatitis mag als Begriff abstrakt und „aus dem Impfpass bekannt“ klingen, betrifft allerdings viele Menschen hierzulande. Knapp eine Million Menschen in Deutschland leiden an einer chronischen Hepatitis-Erkrankung vom Typ B oder C. Dabei können die Anzeichen einer Hepatitis durchaus tückisch sein. Aufgrund der grippeähnlichen Symptome deuten viele Menschen ihre Krankheit häufig falsch und die Hepatitis bleibt unerkannt. Um vorzubeugen, ist die richtige Beurteilung von Symptomen wichtig. Doch was ist Hepatitis eigentlich? Wie macht sich die Erkrankung bemerkbar? Und wie können Sie sich im Alltag vor Hepatitis schützen?
Was ist Hepatitis?
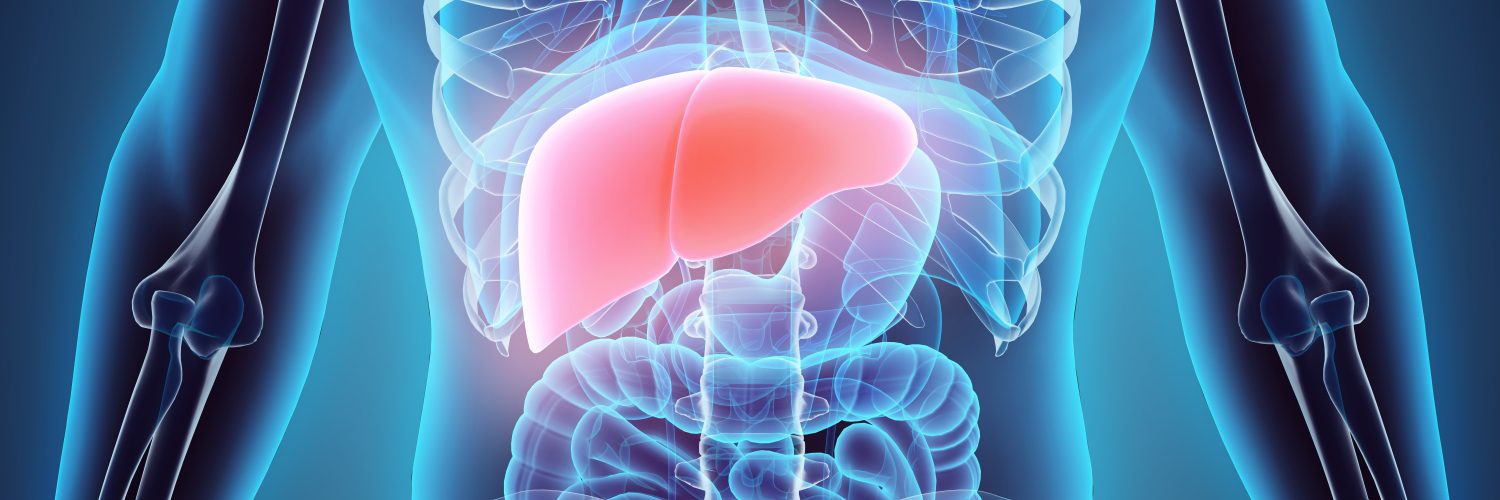
Bei einer Hepatitis handelt es sich um die Entzündung der Leber. Ursprünglich kommt der Begriff vom griechischen Wort „hepar”, das Leber bedeutet. In der Umgangssprache wird diese Erkrankung auch als Gelbsucht bezeichnet. Dieser Name stammt von einem der auffälligsten Symptome der Hepatitis: der Gelbfärbung der Haut und des Augapfels.
Arten von Hepatitis und Abgrenzung zur Leberentzündung
Es gibt fünf Hauptarten von viraler Hepatitis: Hepatitis A, Hepatitis B, Hepatitis C, Hepatitis D und Hepatitis E. Jede dieser Arten wird durch ein spezifisches Virus verursacht und hat unterschiedliche Übertragungswege und Krankheitsverläufe.
Daneben existiert auch die sogenannte nicht-virale Hepatitis, die durch andere Faktoren wie Alkoholmissbrauch, Medikamente oder Autoimmunreaktionen hervorgerufen werden kann. Hepatitis ist eine allgemeine Bezeichnung für eine Entzündung der Leber, während eine Leberentzündung eine spezifische Folge der Hepatitis ist.
Wie wird Hepatitis übertragen und wo taucht sie im Alltag auf?
Die Übertragungswege der verschiedenen Hepatitisarten können variieren. Hepatitis A und Hepatitis E werden in der Regel über den oralen (fäkal-oralen) Weg übertragen, zum Beispiel durch den Verzehr von kontaminiertem Wasser oder Lebensmitteln. Hepatitis B, C und D werden hauptsächlich über den Kontakt mit infiziertem Blut oder anderen Körperflüssigkeiten übertragen. Außerdem können diese Hepatitisarten von der Mutter auf das Kind während der Geburt oder durch medizinische Verfahren mit unzureichender Sterilität übertragen werden.
Auch in einigen Situationen des Alltags gibt es Berührungspunkte mit Hepatitis. Dies kann beispielsweise im Gesundheitswesen bei medizinischen Eingriffen der Fall sein. Ein besonders hohes Risiko besteht aber auch bei der gemeinsamen Nutzung von Spritzen oder Nadeln, beim ungeschützten Geschlechtsverkehr oder bei Tätowierungen und Piercings ohne sterile Ausrüstung und angemessene hygienische Vorkehrungen. In diesen Situationen sollten Sie stets genau darauf achten, dass die entsprechenden Rahmenbedingungen gegeben sind, um potenziell schwerwiegende Folgen abzuwenden.
Hepatitis-Symptome – bin ich erkrankt?
Die Symptome von Hepatitis können je nach Art und Schweregrad der Infektion variieren. Zu den häufigsten Symptomen gehören:
- Oberbauchbeschwerden wie Druck- und Völlegefühl
- Grippeähnliche Symptome
- Übelkeit und Erbrechen
- Bauchschmerzen
- Müdigkeit und Abgeschlagenheit
- Hautjucken
- Gelbsucht (die hepatitisbedingten Schäden der Leber sorgen für eine Ansammlung des gelben Gallenfarbstoffs Bilirubin im Blut, da er nicht mehr in ausreichendem Maße in die Galle abgegeben wird)
- Dunkler Urin und heller Stuhl
Bei einigen Menschen kann Hepatitis jedoch auch asymptomatisch verlaufen und keine offensichtlichen Symptome zeigen.
Hepatitis-Diagnose – so geht es weiter
Besteht der Verdacht auf Hepatitis, sollten Sie umgehend einen Arzt aufsuchen. Der Arzt oder die Ärztin wird eine gründliche Untersuchung durchführen, um die Diagnose zu bestätigen oder auszuschließen. Zumeist wird ein Leberfunktionstest, auch als Leberfunktionsprüfung oder Leberwertetest bezeichnet, durchgeführt. Bei diesem wird die Funktion der Leber bewertet und mögliche Lebererkrankungen erkannt. Folgende Schritte erfolgen bei einem Leberfunktionstest:
- Blutabnahme: Der Leberfunktionstest wird in der Regel durch eine Blutabnahme durchgeführt. Die Blutprobe wird dann zur weiteren Analyse ins Labor geschickt.
- Labortests: Im Labor werden verschiedene Parameter getestet, um die Leberfunktion zu beurteilen. Beispielsweise wird die Aktivität der Enzyme Alaninaminotransferase (ALT) und Aspartataminotransferase (AST) bestimmt. Diese beiden Enzyme sind grundsätzlich wichtig für den Aminosäure- und Kohlenhydratstoffwechsel. Erhöhte Werte können aber erste Warnsignale für eine akute oder chronische Hepatitis sein.
- Ergebnisse interpretieren: Sobald die Labortests abgeschlossen sind, wird der Arzt oder die Ärztin die Ergebnisse analysieren und die Leberfunktion bewerten. Abhängig von den Ergebnissen und anderen klinischen Informationen wird eine Diagnose gestellt oder weitere Untersuchungen empfohlen.
Ein Leberfunktionstest allein kann eine Hepatitis allerdings nicht definitiv diagnostizieren. Ist der ALT-Wert erhöht, kann dies beispielsweise auf eine Hepatitis hinweisen. Jedoch ist ein erhöhter Wert alleine noch kein spezifisches Symptom für Hepatitis. Er kann auch durch andere Ursachen wie Medikamentennutzung oder auch Alkoholmissbrauch hervorgerufen werden. Um eine Hepatitis endgültig zu bestätigen, sind daher zusätzliche Tests erforderlich. Dazu gehören beispielsweise serologische Tests, um spezifische Hepatitisviren (wie Hepatitis A, B, C, D oder E) nachzuweisen oder im Blut vorhandene Antikörper gegen diese Viren zu identifizieren. Weitere diagnostische Verfahren wie eine Leberbiopsie oder eine Ultraschalluntersuchung können ebenfalls eingesetzt werden, um den Grad der Leberschädigung oder andere Komplikationen zu beurteilen.
Lesen Sie auch
Wie wird Hepatitis behandelt?
Je nach Art der Hepatitis und dem Schweregrad der Erkrankung kann eine geeignete Behandlung eingeleitet werden. Diese hängt immer individuell von der Art und dem Stadium der Infektion ab. Bei akuter Hepatitis besteht die Behandlung in der Regel aus Ruhe, ausreichender Flüssigkeitszufuhr, ausgewogener Ernährung und symptomatischer Linderung. Teilweise kann auch eine stationäre Behandlung erforderlich sein. In jedem Fall erfordert eine Hepatitis stets eine fundierte Diagnose und anschließende Behandlung durch medizinische Fachkräfte. Der ausschließliche Einsatz von Hausmitteln zur Linderung von Symptomen ohne ärztliche Begutachtung ist hier keine angemessene Option und höchst risikoreich.
Bei chronischer Hepatitis B und C stehen antivirale Medikamente zur Verfügung, um das Virus zu kontrollieren und die Leberschädigung zu reduzieren. Hepatitis A und E heilen in der Regel von selbst aus und erfordern keine spezifische antivirale Behandlung.
Alkoholhepatitis
Hier ist der vollständige Verzicht auf Alkohol die wichtigste Therapie. Danach muss die anschließende Behandlung darauf ausgerichtet sein, die bereits vorhandenen Schäden an der Leber zu lindern und auch die Alkoholsucht zu beenden.
Fettleberhepatitis
Hier ist es wichtig, die Ernährung des Betroffenen anzupassen. Liegt eine Fettleberhepatitis im Rahmen von Übergewicht und Fettstoffwechselstörungen vor, ist das Ziel eine langsame Reduzierung des Körpergewichts sowie verstärkte körperliche Aktivität. Entsprechende Medikamente werden derzeit erforscht und entwickelt. Eine Gewichtsreduzierung um zehn Prozent kann bereits für eine starke Verbesserung der Leberentzündung sorgen.
Autoimmunhepatitis
Bleibt diese Form der Hepatitis unbehandelt, nimmt sie einen chronischen Verlauf. Die von ihr verursachten Schäden an der Leber können so schwer werden, dass eine Zirrhose entsteht. Aus diesem Grund sind eine frühzeitige Diagnose und Behandlung essenziell. Weil hier eine Störung des Immunsystems vorliegt, helfen Medikamente, die fehlgeleitete Reaktionen des Immunsystems zu unterdrücken. Das wichtigste dieser sogenannten Immunsuppressiva ist Kortison sowie dessen Unterarten. Die Behandlung muss allerdings über Jahre, wenn nicht sogar lebenslänglich, durchgeführt werden. Dadurch steigt auch das Risiko von Nebenwirkungen wie veränderte Blutwerte oder eine Osteoporose.
Hepatitis-Erkrankung: Risiken und Folgen
Bei einer Hepatitis-Erkrankung können verschiedene gesundheitliche Beeinträchtigungen auftreten.
Zu den besonders schwerwiegenden Folgen gehören chronische Leberentzündung, Leberzirrhose (Narbenbildung in der Leber), Leberkrebs und Leberversagen.
Das Risiko variiert je nach Art der Hepatitis und individuellen Faktoren wie dem Verlauf der Erkrankung, dem Zeitpunkt der Diagnosestellung und der Behandlung.
Chronische Hepatitis
Solange es sich um akute Virushepatiden handelt, heilen diese oft von selbst aus. Die akute Hepatitis A und E verlaufen nur sehr selten chronisch. Bei fünf Prozent der erwachsenen Infizierten einer Hepatitis B und bei 50 bis 80 Prozent der Patienten mit Hepatitis C kann die Krankheit jedoch chronisch verlaufen.
Wenn Hepatitis chronisch wird, bedeutet dies, dass die Entzündung in der Leber über einen längeren Zeitraum andauert, in der Regel länger als sechs Monate. Hier ist eine angemessene medizinische Betreuung enorm wichtig. Die Behandlung kann antivirale Medikamente (bei viralen Hepatitisarten wie Hepatitis B und C) umfassen, um die Entzündung zu kontrollieren und die Lebergesundheit zu erhalten. Besonders in den letzten Jahren haben sich hier neue Therapien in Tablettenform aufgetan, die im Gegensatz zu klassischen antiviralen Behandlungen eine gesteigerte Wirkungsfähigkeit versprechen. Es ist wichtig, den Rat und die Anweisungen von Ärzten und Ärztinnen zu befolgen und regelmäßige Untersuchungen durchzuführen, um den Krankheitsverlauf zu überwachen.
Werde ich mit Hepatitis zum Pflegefall?
Nicht alle Menschen mit Hepatitis werden zu Pflegefällen. Der Verlauf der Krankheit kann individuell unterschiedlich sein. Dieser ist abhängig von verschiedenen Faktoren wie der Art der Hepatitis, dem Zeitpunkt der Diagnosestellung, dem Behandlungsansatz und dem allgemeinen Gesundheitszustand.
Zwar sind moderne Medikamente auch bei fortgeschrittenen Krankheitsverläufen durchaus effektiv, jedoch können die Auswirkungen einer Hepatitis auch bei angewandter Behandlung langfristig zu schwerwiegenden Schädigungen führen. Besonders dann, wenn die Hepatitis bereits chronisch ist, entwickeln sich mit der Zeit Komplikationen wie Leberzirrhosen, Bauchwasser, Blutungen und im schlimmsten Fall auch Leberkrebs. All diese Schädigungen führen mit der Zeit ebenfalls zu einem hohen Risiko, zum Pflegefall zu werden.
Es empfiehlt sich daher, gerade für solche Fälle frühzeitig eine private Pflegeversicherung abzuschließen, um im Ernstfall nicht finanziell von den entstehenden Kosten überrumpelt zu werden. Insbesondere dann, wenn die Pflegeversorgung ambulant in den eigenen vier Wänden stattfinden soll. Die IDEAL PflegeRente kann in diesem Fall eine belastbare Stütze sein. Mit einer lebenslangen Rente im Pflegefall schützt sie vor finanziellen Schräglagen bei aufkommenden Beschwerden und bietet eine nachhaltige Absicherung für Familienmitglieder und Lebensgefährten.
Ist Hepatitis tödlich?
Ja, Hepatitis kann in einigen Fällen tödlich sein. Das Risiko hängt dabei von verschiedenen Faktoren ab, darunter die Art der Hepatitis, der Verlauf der Erkrankung, das Vorhandensein von Begleiterkrankungen und individuelle Faktoren wie das Immunsystem des Betroffenen. Akute Hepatitis kann sich in den meisten Fällen von selbst erholen und führt nicht zum Tod. Schwerwiegende Schäden an der Leber, die durch eine chronische Hepatitis herbeigeführt wurden, können allerdings häufig zum Tod führen. Besonders dann, wenn sich aufgrund der Hepatitis eine Erkrankung mit Leberkrebs entwickelt.
Wie schütze ich mich vor Hepatitis?
Ein vollständiger Schutz vor allen Hepatitis-Formen ist pauschal nicht möglich.
Gegen Hepatitis A und B gibt es entsprechende Impfungen, deren Kosten von den gesetzlichen Krankenkassen gedeckt sind.
Um herauszufinden, ob eine solche Impfung sinnvoll ist, eignet sich ein Besuch beim Arzt. Grundsätzlich schützen Sie sich am besten, wenn Sie sich Ihrer Umgebung bewusst sind und auf folgende Dinge im Umgang mit anderen Menschen oder auf Reisen ein Auge haben:
- Achten Sie auf eine gute Hygiene, insbesondere beim Umgang mit Blut oder Körperflüssigkeiten anderer Personen.
- Benutzen Sie immer Kondome bei sexuellen Kontakten.
- Vermeiden Sie den gemeinsamen Gebrauch von Spritzen, Nadeln oder anderen injizierenden Utensilien.
- Sorgen Sie für eine sichere medizinische Versorgung, indem Sie auf sterile Instrumente und angemessene Hygienemaßnahmen bestehen.
- Besonders bei Reisen in Regionen mit niedrigen Hygienestandards sollten Sie die Lebensmittel- und Wasserversorgung genau im Blick behalten, da hier Gefahren lauern können.
Auch sollten Sie keine persönlichen Hygieneartikel mit infizierten Personen teilen. Darunter etwa Rasierapparate oder Zahnbürsten.
Titelbild: © yodiyim/ iStock.com